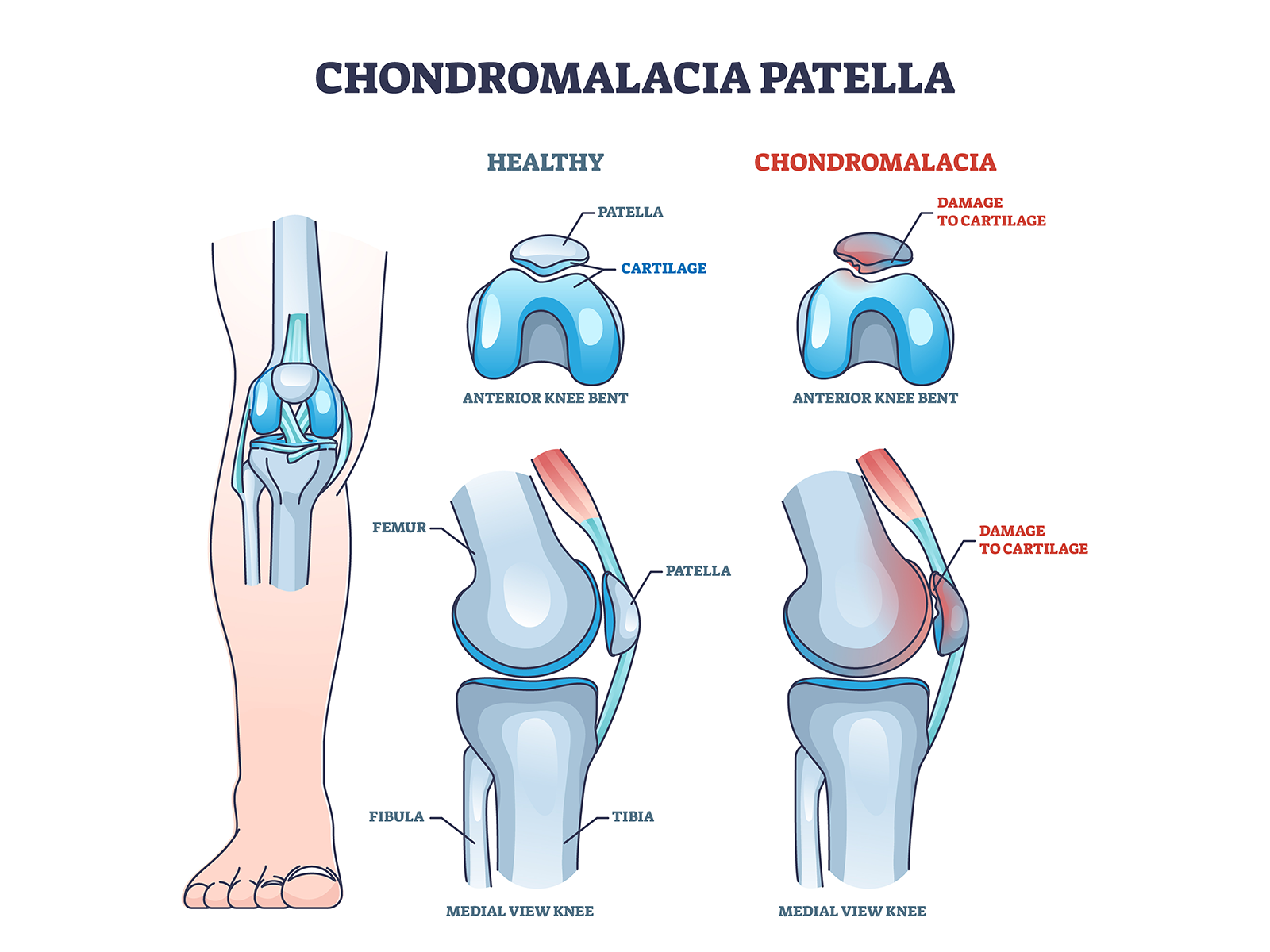
Общие сведения
Хондромаляция надколенника — дегенеративно-дистрофическое поражение суставного хряща задней поверхности надколенника, характеризующееся его размягчением, расслоением и постепенным разрушением. Данное состояние является одной из наиболее частых причин передне-коленной боли и относится к группе пателлофеморальных болевых синдромов. Заболевание чаще диагностируется у лиц молодого и среднего возраста, активно занимающихся спортом, а также у пациентов с нарушениями биомеханики коленного сустава и диспластическими изменениями надколенника. Хондромаляция может протекать как изолированно, так и в сочетании с пателлофеморальным артрозом или нестабильностью надколенника.
Патогенез
В норме суставной хрящ надколенника обладает высокой прочностью и гладкостью, обеспечивая равномерное распределение нагрузки и бесконтактное скольжение по межмыщелковой борозде бедра. При нарушении биомеханического равновесия или перегрузке в пателлофеморальном сочленении происходит локальное повышение давления, вызывающее дегенерацию и размягчение хрящевой ткани. Основные механизмы: латерализация надколенника, слабость медиальной широкой мышцы бедра, гипертонус латеральных стабилизаторов, диспластическое строение пателлофеморального блока и последствия травм. Прогрессирование процесса сопровождается истончением хряща, формированием микротрещин и обнажением субхондральной кости.
Классификация (по Outerbridge)
- I степень — размягчение и отёк хряща
- II степень — поверхностные трещины и эрозии без обнажения субхондральной кости
- III степень — глубокие трещины, достигающие субхондральной пластинки
- IV степень — полное разрушение хряща с оголением кости
Клиническая картина
Основной симптом — боль в переднем отделе коленного сустава, усиливающаяся при сгибании, вставании, спуске или подъёме по лестнице. Типичные проявления:
- тупая боль за надколенником
- ощущение трения или «хруста»
- чувство нестабильности при спуске
- невозможность длительного сидения с согнутыми коленями («симптом кинотеатра»)
- отёк и ограничение движений в поздних стадиях
Диагностика
Диагностика строится на принципах многоуровневой клинико-визуализационной корреляции. Комплексное обследование включает:
- клиническое исследование — пальпация, тесты на латеральное смещение надколенника, оценка боли при компрессии
- магнитно-резонансную томографию (МРТ, 1.5 Тл) — определение степени хондромаляции и субхондральных изменений
- рентгенографию в проекциях Merchant и Skyline — оценка конгруэнтности и высоты надколенника
- ультразвуковое исследование — оценка мягкотканных стабилизаторов и жирового тела
- функциональное тестирование — анализ оси конечности и симметрии работы мышц
Такой подход обеспечивает точное определение стадии дегенерации и факторов перегрузки.
Принципы лечения
Лечение направлено на восстановление конгруэнтности, нормализацию давления в пателлофеморальном сочленении и регенерацию хрящевой ткани.
Консервативная терапия включает:
- коррекцию нагрузки
- физиотерапию (HILT-лазер, магнитотерапия, SIS, ударно-волновая терапия)
- PRP-терапию и инъекции гиалуроновой кислоты под УЗИ-контролем
- кинезиотерапию с акцентом на укрепление медиальной широкой мышцы бедра и растяжение латеральных структур
- использование ортезов и тейпирования
При неэффективности консервативных методов выполняются артроскопическая санация и хондропластика, микрофрактурирование, применение биологических матриц или транспозиция бугристости большеберцовой кости для коррекции траектории движения надколенника. Все вмешательства проводятся малоинвазивно под артроскопическим контролем с минимальной травматизацией.
Реабилитация
Реабилитационные программы разрабатываются индивидуально с учётом стадии хондропатии и объёма вмешательства. Основные задачи:
- восстановление мышечного баланса
- укрепление медиальной широкой мышцы бедра
- контроль оси движения
- проприоцептивная тренировка
- постепенное возвращение к активности под наблюдением специалистов по физической реабилитации
Прогноз
При своевременной диагностике и комплексной терапии прогноз благоприятный. Современные методы биорегенерации и функциональной реабилитации позволяют стабилизировать процесс, снизить болевой синдром и предотвратить прогрессирование дегенерации. Пациенты возвращаются к физической активности и спорту с восстановленной амплитудой движений и без боли.
