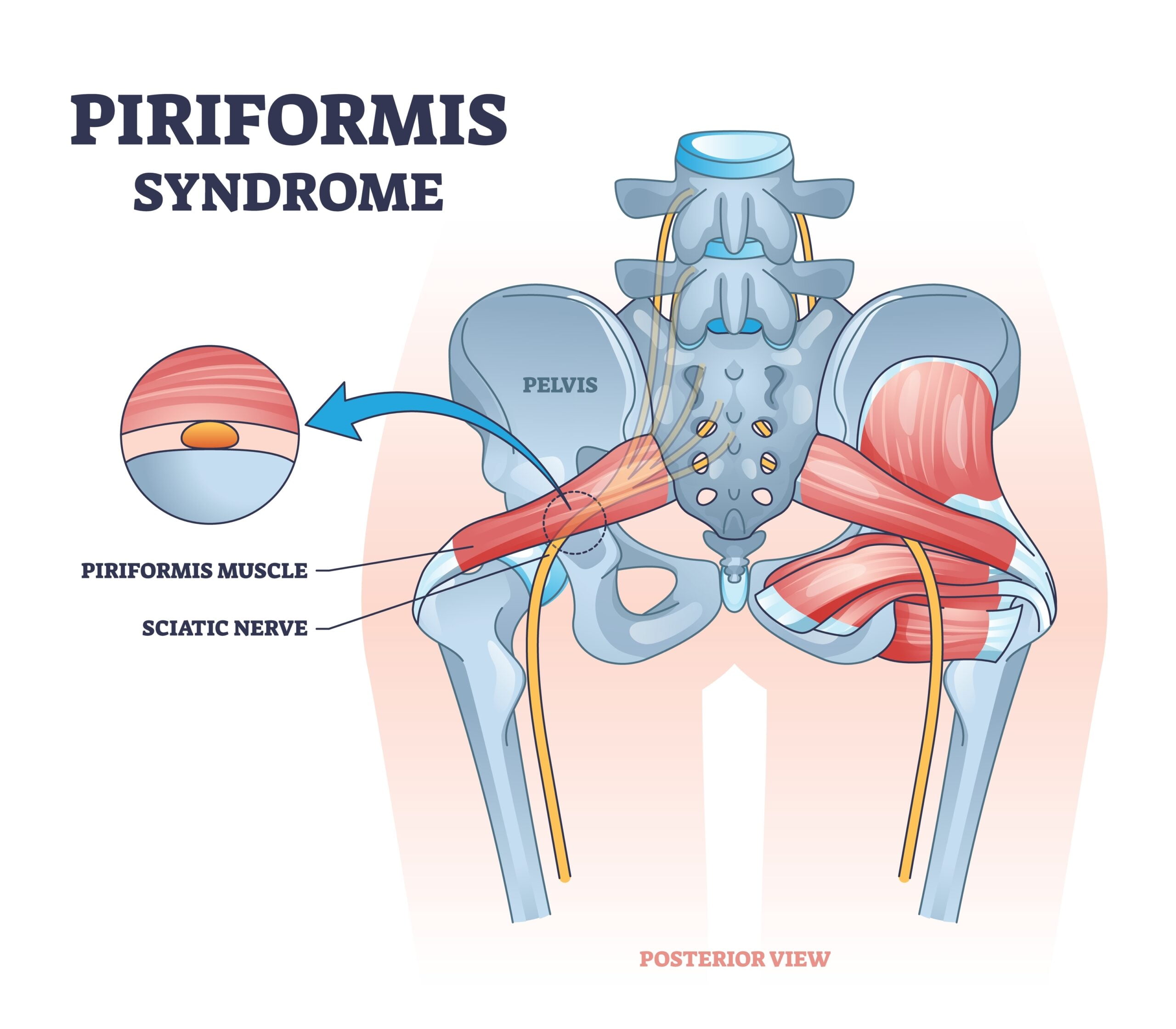
Синдром грушевидной мышцы (Piriformis Syndrome) — это нейромышечный болевой синдром, обусловленный компрессией или раздражением седалищного нерва спазмированной или патологически изменённой грушевидной мышцей.
Патология встречается как у спортсменов, так и у лиц, ведущих малоподвижный образ жизни, и является частой причиной хронических болей в ягодичной области и по задней поверхности бедра. В ряде случаев синдром грушевидной мышцы имитирует корешковый болевой синдром поясничного происхождения, что требует высокой точности диагностики.
Анатомо-функциональные особенности
Грушевидная мышца располагается в глубине ягодичной области, начинается от крестца и прикрепляется к большому вертелу бедренной кости, выполняя функцию наружного вращателя бедра и стабилизатора тазобедренного сустава. Седалищный нерв проходит под мышцей или, реже, через её волокна.
При хроническом спазме, воспалении, травме или перегрузке мышцы возникает компрессия нерва, что приводит к развитию болевого синдрома, иррадиирующего в нижнюю конечность.
Этиология и патогенез
- микротравмы и перегрузки ягодичной области (у спортсменов, бегунов, танцоров);
- дисбаланс мышц таза и бедра, нарушение осанки, а также неравномерная длина конечностей;
- воспалительные и рубцовые изменения после инъекций, операций или травм;
- дегенеративные заболевания позвоночника с рефлекторным мышечным спазмом;
- ишиофеморальный импинджмент и тендинопатии задней группы бедра;
- длительное сидение, особенно при перекрещенных ногах.
Патогенетически синдром формируется на фоне ишемии мышцы, микровоспаления и компрессии седалищного нерва в пространстве под грушевидной мышцей.
Клиническая картина
Основные симптомы:
- глубокая, ноющая или жгучая боль в ягодичной области, усиливающаяся при длительном сидении, ходьбе или поворотах бедра;
- иррадиация боли по задней поверхности бедра, иногда до колена или голени;
- ограничение амплитуды движений в тазобедренном суставе, ощущение «скованности»;
- болезненность при пальпации в проекции грушевидной мышцы;
- возможные парестезии, чувство онемения и снижение силы в ноге.
Для объективного подтверждения диагноза используются провокационные тесты (тест FAIR, Freiberg, Pace), а также локальная анестетическая проба.
Диагностика
Диагностика синдрома грушевидной мышцы основывается на экспертной клинико-инструментальной оценке с исключением патологии позвоночника и тазобедренного сустава.
Комплекс обследования включает:
- Клиническое исследование — оценку осанки, походки, тонуса мышц, проведение провокационных тестов.
- Ультразвуковое исследование (УЗИ) — визуализация толщины и состояния грушевидной мышцы, а также седалищного нерва.
- Магнитно-резонансная томография (МРТ, 1,5 Тл) — исключение структурных изменений позвоночника, опухолей, воспалительных и сосудистых процессов.
- Электронейромиография (ЭНМГ) — для оценки проводимости по седалищному нерву и дифференциальной диагностики.
- Диагностическая блокада под УЗИ-навигацией — высокоточный метод, позволяющий подтвердить источник боли.
Консервативное лечение
Основу лечения составляет мультимодальный подход, направленный на устранение мышечного спазма, снятие компрессии седалищного нерва и восстановление биомеханики таза.
- Интервенционные инъекционные процедуры под контролем УЗИ — введение анестетика, противовоспалительных препаратов или PRP в область грушевидной мышцы, что позволяет быстро купировать болевой синдром;
- Медикаментозная терапия — противовоспалительные и миорелаксирующие препараты, нейропротекторы;
- Физиотерапия — SIS, HILT, ударно-волновая терапия, электростимуляция;
- Лечебная физкультура и кинезиотерапия — постепенное растяжение грушевидной мышцы, укрепление стабилизаторов таза, восстановление симметрии движений;
- Коррекция двигательных стереотипов и походки для предотвращения рецидивов.
В большинстве случаев удаётся добиться полного устранения симптомов без необходимости хирургического вмешательства.
Хирургическое лечение
Хирургическая декомпрессия показана крайне редко — при устойчивом болевом синдроме и неэффективности длительной консервативной терапии.
Цель операции — устранение компрессии седалищного нерва и восстановление нормальной анатомической конфигурации грушевидной мышцы.
Пациенты, как правило, могут быть выписаны домой в тот же день или на следующие сутки после вмешательства.
Реабилитация
Реабилитация является обязательной частью терапии и проводится в специализированном зале ЛФК клиники. Занятия проводятся под наблюдением специалистов по физической реабилитации и включают:
- мягкое растяжение и расслабление грушевидной мышцы;
- укрепление ягодичных и тазовых стабилизаторов;
- восстановление симметрии движений и походки;
- использование балансировочных платформ и механотерапевтических тренажёров для функционального восстановления.
Программы реабилитации строятся индивидуально и ориентированы на безопасное и полное возвращение пациента к повседневной и спортивной активности.
Прогноз
При ранней диагностике и комплексном лечении прогноз благоприятный. Интеграция клинической экспертизы, интервенционных методик и персонализированной реабилитации обеспечивает устойчивый терапевтический эффект и позволяет полностью восстановить функциональность пациента.
