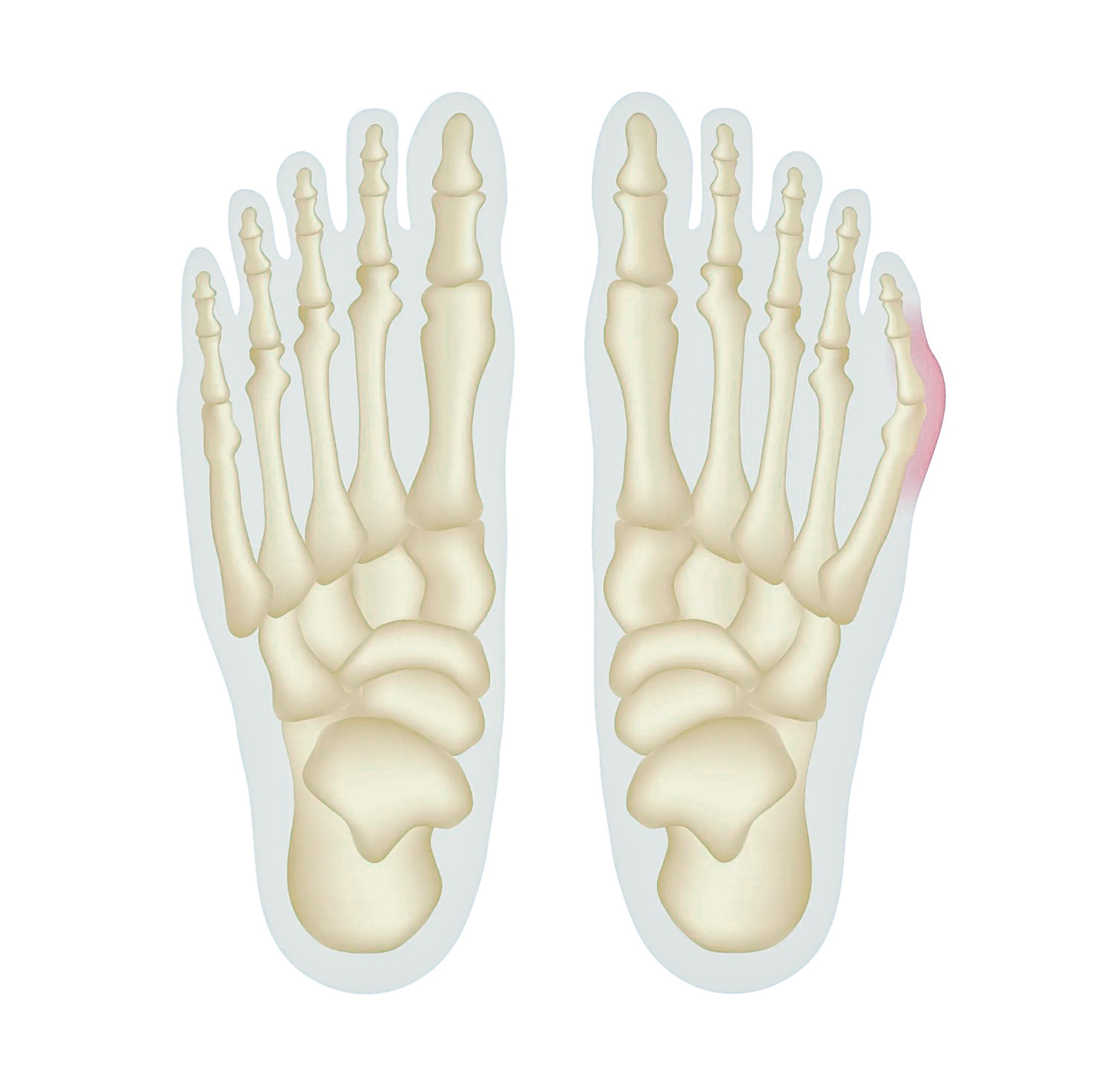
Это деформация стопы, при которой пятый палец отклоняется внутрь, а головка пятой плюсневой кости — наружу, формируя характерное «выпячивание» у основания мизинца.
Пациенты жалуются на дискомфорт, боль, воспаление в области пятого пальца, особенно при ходьбе и подборе обуви. Часто наблюдаются натоптыши и покраснение кожи в зоне деформации.
Консервативное лечение
На начальных стадиях может использоваться:
- подбор комфортной обуви с широким носом,
- ортопедические стельки,
- специальные межпальцевые валики,
- приём противовоспалительных препаратов.
Однако при выраженной деформации эти меры дают лишь временное облегчение. Для устойчивого эффекта требуется хирургическое лечение.
Хирургическое лечение деформации Тейлора
Операции при этой патологии направлены на восстановление нормальной анатомии переднего отдела стопы.
Варианты вмешательств
В зависимости от степени отклонения пятой плюсневой кости и сопутствующих изменений применяются следующие методы:
- Остеотомия (корректирующий разрез) пятой плюсневой кости – наиболее частый метод. Выполняется разрез кости с её смещением и фиксацией в правильном положении.
- Удаление только выступающей части кости – при небольшой деформации.
При необходимости проводится также коррекция соседних пальцев и устранение других нарушений строения стопы.
Фиксация
Для фиксации применяются миниатюрные винты из титана или других биосовместимых сплавов. Их, как правило, не требуется удалять, они не мешают пациенту и не вызывают срабатывания металлоискателей. Иногда применяют установку спицы с её последующим удалением через 4 недели. А бывает, что можно не применять металлоконструкцию вообще.
Анестезия
Операции обычно проводятся под:
- спинальной анестезией (обезболивается нижняя часть тела),
- проводниковой блокадой стопы,
- реже — под медикаментозным сном (общая анестезия).
Выбор метода обсуждается с анестезиологом на предварительной консультации.
Послеоперационное восстановление
- Госпитализация обычно не требуется — пациент уходит домой в тот же или на следующий день.
- Ходить можно сразу, но в специальной разгрузочной обуви (сапожок Барука), которую необходимо носить 5–6 недель.
- Гипс, костыли не используются.
Уход за раной
- На следующий день — перевязка, бинтование стопы с фиксацией пальцев в правильном положении.
- Повязка не снимается до снятия швов (обычно через 14 дней).
- После снятия швов — возможна тейпирование и продолжение ношения ортеза.
Реабилитация
- Первые 2 недели: ограничение нагрузки, возвышенное положение стопы, приём обезболивающих.
- С 2–3 недели — ЛФК, разработка движений в пальцах, физиотерапия.
- Через 6 недель — переход на обычную обувь, предпочтительно с индивидуальными ортопедическими стельками.
