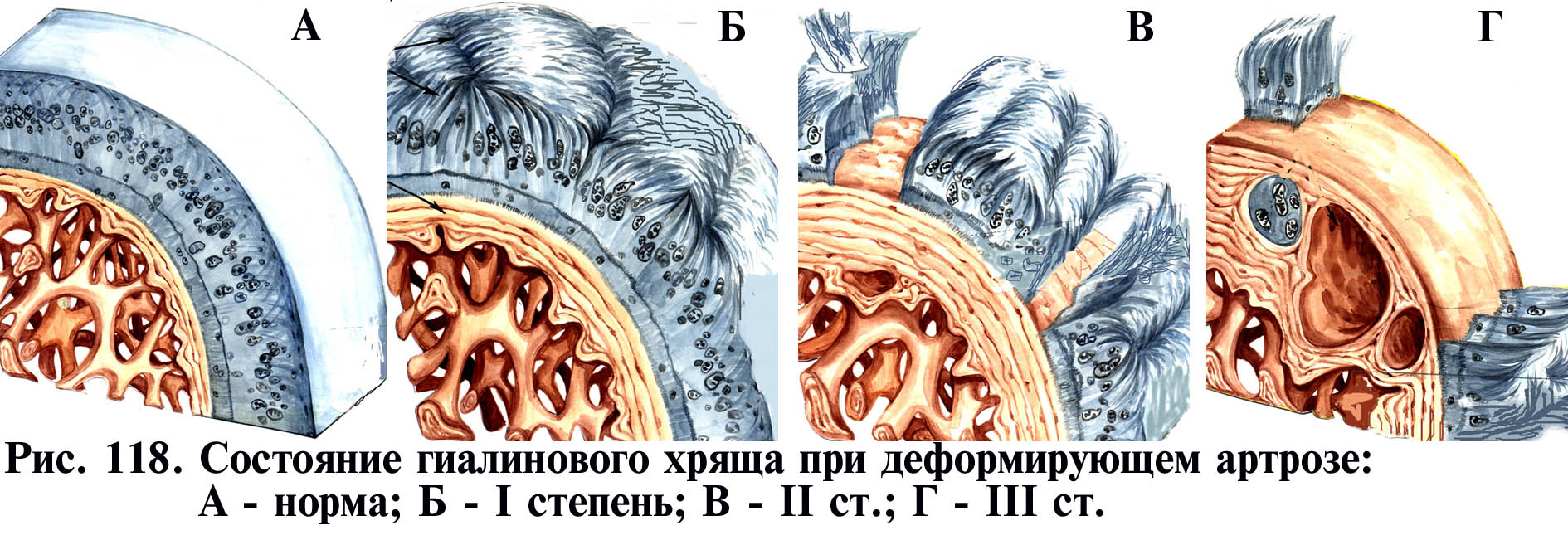
Артроз лучезапястного сустава — дегенеративно-дистрофическое заболевание, характеризующееся постепенным разрушением суставного хряща, снижением эластичности и амортизационных свойств, а также формированием вторичных изменений костных структур. Патология развивается вследствие хронических микротравм, перенесённых переломов, воспалительных процессов, перегрузки кисти или возрастных изменений. При отсутствии лечения приводит к выраженному болевому синдрому, ограничению подвижности и функциональной несостоятельности кисти.
Патогенез и причины
Основой заболевания является нарушение равновесия между процессами разрушения и восстановления хрящевой ткани. Хроническая перегрузка лучезапястного сустава, травмы, воспалительные процессы (в том числе посттравматический артрит), а также нарушения кровоснабжения и микроциркуляции приводят к дегенерации суставного хряща. Со временем хрящ истончается, субхондральная кость уплотняется, формируются остеофиты и развивается деформация сустава.
Клиническая картина
Типичные проявления артроза лучезапястного сустава включают: боль при движении кистью, особенно при опоре на ладонь или разгибании; скованность, особенно утром; снижение амплитуды движений; хруст и щелчки; отёк и локальную болезненность в области лучезапястного сустава. В поздних стадиях возможно заметное ограничение подвижности и деформация кисти.
Диагностика
Диагностика основана на сочетании клинического и визуализационного подходов. Проводится осмотр кистевого ортопеда, оценка функции сустава и объёма движений. Инструментальные методы включают рентгенографию для выявления сужения суставной щели, остеофитов, субхондрального склероза. МРТ позволяет оценить состояние хряща, синовиальной оболочки и мягкотканных структур. При необходимости выполняется КТ для уточнения степени костной деформации.
Лечение
Лечение артроза лучезапястного сустава направлено на устранение боли, восстановление функции и предотвращение прогрессирования заболевания. Тактика подбирается индивидуально, с учётом стадии и сопутствующих патологий.
На ранних стадиях применяются консервативные методы: ограничение нагрузок, ношение ортеза, медикаментозная терапия (нестероидные противовоспалительные препараты, хондропротекторы), физиотерапия (лазерная, магнитная, HILT, SIS), а также лечебная физкультура. Интервенционные методы включают инъекционные блокады под УЗ-навигацией и внутрисуставное введение противовоспалительных и регенеративных препаратов.
При выраженных дегенеративных изменениях выполняются хирургические вмешательства: санационная артроскопия, частичный или полный артродез, эндопротезирование суставных поверхностей. Операции выполняются в условиях современных операционных с использованием микрохирургической техники, что позволяет минимизировать травму тканей и обеспечить восстановление функции.
Реабилитация
После лечения проводится индивидуальная программа реабилитации в специализированном зале ЛФК. Реабилитация включает восстановление объёма движений, силы и координации, физиотерапию, проприоцептивные упражнения и контроль за рубцеванием тканей. Раннее начало реабилитации позволяет предотвратить контрактуры и восстановить функциональную активность кисти.
